Таблица П1. Инструкция по выполнению теста «Мини-Ког»
Table П1. Instructions for performing the Mini-Cog test
| Инструкция | Комментарии | |
|---|---|---|
| Шаг 1 | Скажите пациенту: «Слушайте меня внимательно. Сейчас я назову 3 слова, а вам нужно будет повторить их за мной и запомнить. Позже я у вас их спрошу». Четко произнесите 3 слова: «ключ», «лимон», «флаг». Если пациент не смог повторить все 3 слова, произнесите их еще раз. Если пациент не может повторить все 3 слова после 3 попыток, перейдите к Шагу 2 | Баллы не начисляются |
| Шаг 2 | Скажите пациенту: «Далее я хочу, чтобы вы нарисовали круглые часы. Расставьте все цифры, которые должны быть на циферблате». После завершения этого задания попросите пациента изобразить стрелки так, чтобы они показывали время 11 часов 10 минут | Правильно нарисованные часы = 2 балла. (Правильно нарисованные часы содержат все необходимые цифры в правильной последовательности без дублирования; числа 12, 3, 6, 9 расположены в соответствующих местах. Стрелки указывают на цифры 11 и 2 (11:10). Длина стрелок не учитывается. Неспособность правильно нарисовать часы или отказ = 0 баллов |
| Шаг 3 | Попросите пациента вспомнить 3 слова из Шага 1 | За каждое воспроизведенное слово в Шаге 3 пациент получает по 1 баллу. Если не вспомнил ни 1 слова — 0 баллов |
| Интерпретация. Общее количество баллов за тест — от 0 до 5. Если пациент набрал 4 или 5 баллов — вероятность наличия тяжелых когнитивных нарушений низкая. Если пациент набрал 0, 1, 2 или 3 балла — вероятность наличия тяжелых когнитивных нарушений высокая. | ||
Таблица П2. Факторы риска развития делирия в периоперационном периоде
Table П2. Risk factors for the development of delirium in the perioperative period
| Предоперационные факторы риска | Интра- и постоперационные факторы риска |
|---|---|
| Возраст старше 65 лет | Инфекции |
| Нарушения зрения и слуха | Хирургический стресс |
| Когнитивные нарушения | Сердечно-легочные осложнения |
| Тяжелые заболевания (например, требующие условий ОРИТ) | Другие осложнения после проведенного оперативного вмешательства |
| Инфекционные заболевания | Плохо контролируемая боль |
| Депрессия | Лишение сна |
| Злоупотребление алкоголем | Нахождение в условиях стационара (не дома) |
| Перелом бедренной кости | Лекарственная токсичность |
| Почечная недостаточность | Пролежни |
| Анемия | Недостаточность питания |
| Недостаточность питания | Физические ограничения |
| Снижение функциональной активности | Добавление более 3 препаратов к терапии |
| Ограниченная подвижность | Использование уретрального катетера |
| Непреднамеренные травмы (например, падения) | Терапия не рекомендованными препаратами (например, согласно критериям Beers или STOPP-критериям) |
| Полипрагмазии | |
| Операции на аорте |
Таблица П3. Оценка базовой активности в повседневной жизни (индекс Бартел)
Table П3. Assessment of basic activity in daily life (Bartel index)
| Параметр | Оценка активности в баллах |
| Прием пищи | 10 — Не нуждаюсь в помощи, способен самостоятельно пользоваться всеми необходимыми столовыми приборами 5 — Частично нуждаюсь в помощи, например, при разрезании пищи 0 — Полностью зависим от окружающих (необходимо кормление с посторонней помощью) |
| Личная гигиена | 5 — Не нуждаюсь в помощи (умывание, чистка зубов, бритье) 0 — Нуждаюсь в помощи |
| Одевание | 10 — Не нуждаюсь в посторонней помощи 5 — Частично нуждаюсь в помощи (например, при надевании обуви, застегивании пуговиц и т.д.) 0 — Полностью нуждаюсь в посторонней помощи |
| Прием ванны | 5 — Принимаю ванну без посторонней помощи 0 — Нуждаюсь в посторонней помощи |
| Контроль мочеиспускания | 10 — Контроль над мочеиспусканием 5 — Случайные инциденты недержания мочи 0 — Недержание мочи или катетеризация |
| Контроль дефекации | 10 — Контроль над дефекацией 5 — Случайные инциденты 0 — Недержание кала (или необходимость постановки клизм) |
| Посещение туалета | 10 — Не нуждаюсь в помощи 5 — Частично нуждаюсь в помощи (удержание равновесия, использование туалетной бумаги, снятие и надевание брюк и т.д.) 0 — Нуждаюсь в использовании судна, утки |
| Вставание с постели (передвижение с кровати на стул и обратно) | 15 — Не нуждаюсь в помощи 10 — Нуждаюсь в наблюдении или минимальной поддержке 5 — Могу сесть в постели, но для того, чтобы встать, нужна физическая поддержка 1 или 2 человек) 0 — Не способен встать с постели даже с посторонней помощью, не удерживаю баланс в положении сидя |
| Передвижение (на ровной поверхности) | 15 — Могу без посторонней помощи передвигаться на расстояние более 50 м 10 — Могу передвигаться с посторонней помощью (вербальной или физической) на расстояние более 50 м 5 — Могу передвигаться с помощью инвалидной коляски на расстояние более 50 м 0 — Не способен к передвижению или передвигаюсь на расстояние менее 50 м |
| Подъем по лестнице | 10 — Не нуждаюсь в помощи 5 — Нуждаюсь в наблюдении или поддержке 0 — Не способен подниматься по лестнице даже с поддержкой |
| Суммарный балл — 100; от 0 до 20 баллов — полная зависимость; от 21 до 60 баллов — выраженная зависимость; от 61 до 90 баллов — умеренная зависимость; от 91 до 99 баллов — легкая зависимость в повседневной жизни. | |
Таблица П4. Инструментальная активность в повседневной жизни (индекс Лоутона)
Table П4. Instrumental activity in daily life (Lawton Index)
| Деятельность | Баллы |
|---|---|
| Способность пользоваться телефоном | |
| Пользуется телефоном по собственной инициативе. Выбирает и набирает номера телефонов | 1 |
| Набирает несколько хорошо известные номера телефонов | 1 |
| Отвечает на звонки, но не набирает номера телефонов | 1 |
| Совсем не пользуется телефоном | 0 |
| Покупки | |
| Решает все вопросы по покупкам самостоятельно | 1 |
| Совершает самостоятельные покупки в небольшом объеме | 0 |
| Требует сопровождения во время любых покупок | 0 |
| Не способен совершать покупки | 0 |
| Приготовление пищи | |
| Планирует, готовит пищу и сервирует стол самостоятельно | 1 |
| Самостоятельно готовит пищу, если ему предлагают необходимые ингредиенты | 0 |
| Подогревает готовую еду, сервирует стол или готовит еду самостоятельно, но не придерживается диеты (правильного питания) | 0 |
| Требуются приготовление пищи и сервировка вспомогательным лицом | 0 |
| Ведение домашнего хозяйства | |
| Ведет домашнее хозяйство самостоятельно, иногда требуется помощь (тяжелая работа) | 1 |
| Выполняет легкую домашнюю работу, например, может помыть посуду и застелить постель | 1 |
| Выполняет легкую домашнюю работу, но не добивается необходимых показателей чистоты | 1 |
| Требуется помощь во всех видах домашней работы | 1 |
| Не принимает участия в ведении домашнего хозяйства | 0 |
| Стирка | |
| Занимается всей стиркой самостоятельно | 1 |
| Стирает мелкие вещи, полощет носки, чулки и т.д. | 1 |
| Вся стирка должна осуществляться другими | 0 |
| Передвижение в транспорте | |
| Передвигается самостоятельно на общественным транспорте или водит машину | 1 |
| Самостоятельно передвигается на такси, но не пользуется общественным транспортом | 1 |
| Пользуется общественным транспортом в сопровождении других людей | 1 |
| Пользуется такси или автомобилем в сопровождении других людей | 0 |
| Не пользуется никакими видами транспорта | 0 |
| Прием медикаментов | |
| Самостоятельно принимает лекарства в назначенной дозе и в назначенное время | 1 |
| Берет на себя ответственность за прием лекарств, если они приготовлены заранее в виде отдельных доз | 0 |
| Не способен самостоятельно принимать свои лекарства | 0 |
| Ведение финансов | |
| Самостоятельно ведет свою финансовую деятельность: контролирует бюджет, оплачивает налоги и счета, ходит в банк; следит за доходами | 1 |
| Управляет ежедневными расходами, но нуждается в помощи при проведении банковских операций, совершении больших покупок и т.п. | 1 |
| Не способен управлять деньгами | 0 |
| Подсчет: в каждой категории отмечается описание деятельности, наиболее точно соответствующее состоянию пациента (1 или 0). Общий балл: от 0 (зависимый, требуется помощь для проживания в социуме) до 8 (независимый, не требуется поддержки для проживания в социуме). | |
Тест «Встань и иди» (Timed Up and Go test)
Необходимое оборудование для проведения теста: стул с подлокотниками, рулетка, цветная лента или маркер, секундомер. Пациент должен быть проинструктирован до выполнения теста на время. Первую пробную попытку он может выполнить без отсчета времени.
Интерпретация теста. В норме здоровые пожилые люди обычно выполняют тест «Встань и иди» за 10 с и менее. У пациента с тяжелым синдромом СА время выполнения теста может составить 2 мин и более.
Результат теста «Встань и иди» коррелируют со скоростью ходьбы, способностью поддерживать равновесие, уровнем функциональной активности, возможностью выходить из дома, а также позволяет отслеживать изменения с течением времени.
Результат теста «Встань и иди» более 14 с у проживающих дома пациентов пожилого и старческого возраста с синдромом СА свидетельствует о наличии риска падений.
Таблица П5. Нормативы выполнения теста «Встань иди» у здоровых людей в разных возрастных группах
Table П5. Standards for performing the Timed Up and Go test in healthy people in different age groups
| Возрастная группа, лет | Время, с (95% ДИ) |
|---|---|
| 60–69 | 8,1 (7,1–9,0) |
| 70–79 | 9,2 (8,2–10,2) |
| 80–99 | 11,3 (10,0–12,7) |
| 95% ДИ — 95%-й доверительный интервал. | |
Таблица П6. Признаки и симптомы синдрома старческой астении
Table П6. Signs and symptoms of senile asthenia
| Признаки и симптомы | Проявления |
|---|---|
| 1. Медицинские |
|
| 2. Функциональные |
|
| 3. Психоэмоциональные |
|
| 4. Лекарства и алкоголь |
|
| 5. Социальные факторы |
|
| * Признаки, свидетельствующие о более высокой вероятности наличия у пациента синдрома старческой астении. ** К факторам, предрасполагающим к развитию нежелательных лекарственных реакций, относятся: наличие ≥ 4 хронических заболеваний, хроническая сердечная недостаточность, заболевания печени, полипрагмазия, анамнез нежелательных побочных реакций. |
|
Таблица П7. Опросник «Возраст не помеха»
Table П7. Questionnaire “Age is not a hindrance”
| № п/п |
Вопросы | Ответ |
|---|---|---|
| 1 | Похудели ли вы на 5 кг и более за последние 6 мес.?* | Да/Нет |
| 2 | Испытываете ли вы какие-либо ограничения в повседневной жизни из-за снижения зрения или слуха? | Да/Нет |
| 3 | Были ли у вас в течение последнего года травмы, связанные с падением? | Да/Нет |
| 4 | Чувствуете ли вы себя подавленным, грустным или встревоженным на протяжении последних недель? | Да/Нет |
| 5 | Есть ли у вас проблемы с памятью, пониманием, ориентацией или способностью планировать? | Да/Нет |
| 6 | Страдаете ли вы недержанием мочи? | Да/Нет |
| 7 | Испытываете ли вы трудности в перемещении по дому или на улице? (Ходьба до 100 м или подъем на 1 лестничный пролет) |
Да/Нет |
| * Имеется в виду непреднамеренное снижение веса. Если пациент похудел намеренно — за счет соблюдения специальной диеты или регулярной физической активности, балл не засчитывается. За каждый положительный ответ начисляется 1 балл. |
||
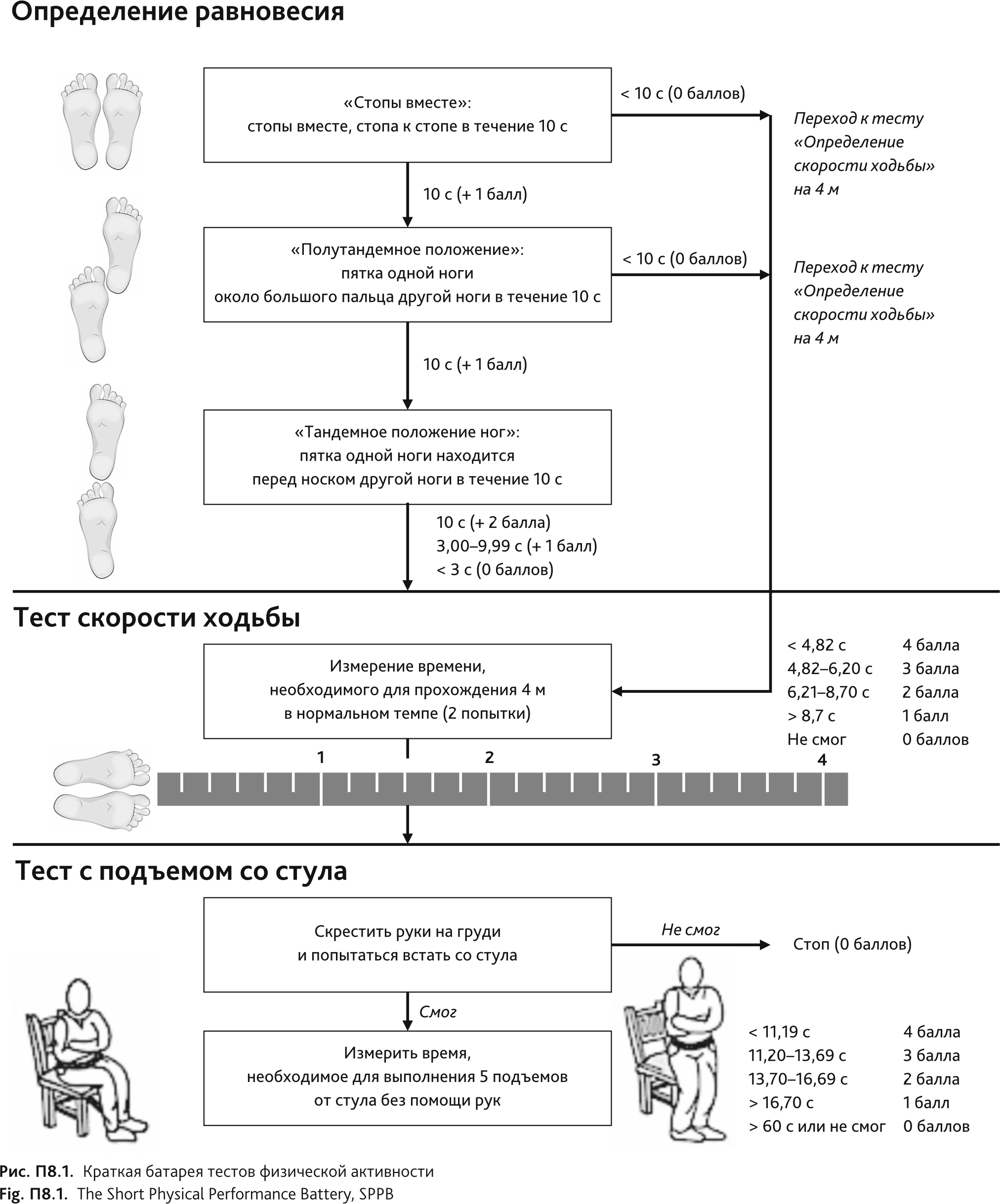
Тесты физической активности

Инструкция к выполнению краткой батареи тестов физической активности
Медсестра, проводящая исследование: «Этот тест состоит из трех частей. В первой части Вы должны постараться удерживать равновесие в трех различных положениях. Я сначала опишу, а затем покажу каждое из этих положений».
А. Положение «Стопы вместе»
Медсестра, проводящая исследование: «Сейчас я покажу Вам первое положение [продемонстрировать (рис. П8.2)]. Я хочу, чтобы Вы простояли в таком положении, поставив стопы вместе, в течение 10 секунд. Вы можете балансировать руками, сгибать колени или перемещать тело так, чтобы сохранить равновесие, но постарайтесь не двигать стопы и ни за что не держаться. Постарайтесь находиться в этом положении в течение 10 секунд, до тех пор, пока Вы не услышите команду «стоп».

Как только медицинская сестра увидит, что пациент стоит самостоятельно (без поддержки), она запускает секундомер. Необходимо остановить подсчет времени через 10 с или сразу, как только пациент изменит положение ног либо коснется чего-либо в поисках поддержки.
Б. Полутандемное положение
Медсестра, проводящая исследование: «Теперь я покажу Вам второе положение [продемонстрировать (рис. П8.3)]. Я прошу вас на протяжении 10 секунд простоять, выставив одну ногу вперед так, чтобы носок одной стопы был на уровне середины другой стопы и внутренние поверхности двух стоп соприкасались. Вы можете выставить вперед любую стопу, как вам удобнее. Вы можете балансировать руками, сгибать колени или перемещать тело так, чтобы сохранить равновесие, но постарайтесь не двигать стопы и ни за что не держаться. Оставайтесь в этом положении до тех пор, пока вы не услышите команду «стоп».
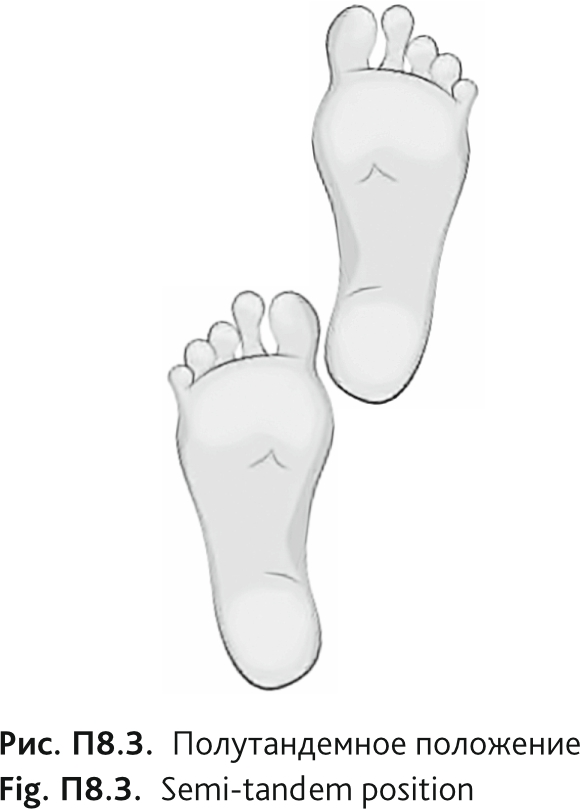
Как только медицинская сестра увидит, что пациент стоит самостоятельно (без поддержки), она запускает секундомер. Подсчет времени останавливается через 10 с по команде «стоп».
В. Тандемное положение ног
Медсестра, проводящая исследование: «Теперь я прошу Вас принять третье положение [продемонстрировать (рис. П8.4)]. Встаньте так, чтобы пятка одной ноги находилась непосредственно перед носком другой ноги и касалась его. Стойте так 10 секунд. Вы можете выставить вперед любую ногу так, как это удобнее всего для вас. Вы можете балансировать руками, сгибать колени или перемещать тело так, чтобы сохранить равновесие, но постарайтесь не двигать стопы. Постарайтесь оставаться в этом положении до тех пор, пока не услышите команду «стоп».
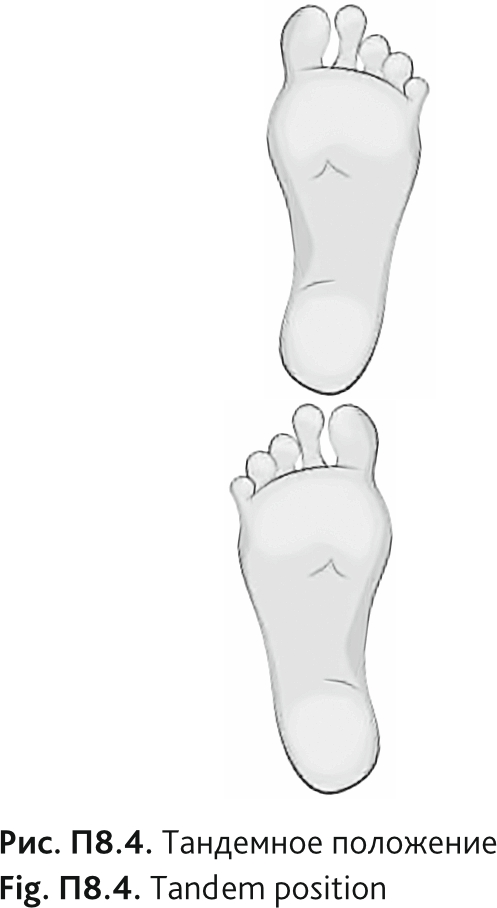
Как только медицинская сестра увидит, что участник стоит самостоятельно (без поддержки), она запускает секундомер. Подсчет времени останавливается через 10 с по команде «стоп».
Необходимое расстояние составляет около 6 м (коридор, комната). Необходимо отмерить расстояние 4 м. Пациент должен иметь возможность продолжить движение еще на несколько шагов после финишной отметки, чтобы не замедлять ходьбу из-за препятствия.
Медсестра, проводящая исследование: «Этот тест необходим для того, чтобы мы смогли увидеть, как вы обычно ходите. Начните отсюда (стопы пациента на стартовой отметке). Если Вы используете трость (или какое-либо другое вспомогательное устройство) и чувствуете, что оно вам необходимо, чтобы пройти это расстояние, Вы можете использовать его. Вы должны пройти без остановки с обычной скоростью, как если бы Вы шли по коридору или по улице. Я покажу Вам, что имею в виду. (Продемонстрировать. Необходимо смотреть вперед и, сохраняя прямую осанку, пройти с нормальной скоростью до финишной линии и перейти за нее.) Вам надо будет пройти этот путь три раза. В это время я буду сбоку от Вас. Мы не будем разговаривать, когда Вы будете идти, но я буду рядом для Вашей безопасности».
Пациент должен стоять без поддержки на стартовой линии таким образом, чтобы носки обеих стоп касались линии или незначительно заступали за нее и находились на удобном для участника расстоянии друг от друга.
Первая попытка (пробная). Во время второй и третьей попыток измеряется время в секундах, за которое пациент проходит 4 м. Учитывается лучший результат.
Подготовка: Однократный подъем со стула
Медсестра, проводящая исследование: «С помощью данного теста мы проверим силу ваших ног. Давайте я покажу, что Вы будете делать. (Показать и объяснить процедуру, сидя на стуле напротив пациента.) Во-первых, скрестите руки на груди или животе и сядьте так, чтобы ваши стопы были плотно прижаты к полу. Затем встаньте, держа руки скрещенными перед собой».
Если пациент не может выполнить однократный подъем со стула без использования рук, тест с 5-кратным подъема со стула не выполняется.
Медсестра, проводящая исследование: «Пожалуйста, пять раз подряд без остановок встаньте так быстро, как только можете. После каждого подъема нужно сесть, и потом снова встать. Руки должны быть скрещены перед собой. Я буду фиксировать время выполнения упражнения».
Фиксируется время, в течение которого пациента встает со стула без помощи рук 5 раз.
После того, как пациент встал в пятый раз (конечная позиция), остановите секундомер.
Прекратите выполнение теста в следующих случаях:
Если пациент останавливается, не выполнив 5 вставаний, и создается впечатление о его/ее усталости, следует уточнить: «Вы можете продолжить?». Если участник говорит «Да», продолжайте тест. Если участник говорит «Нет», становитесь и засеките время на секундомере.
Таблица П8. Интерпретация результатов Краткой батареи тестов физической активности
Table П8. Interpretation of the results of the Short Battery of Physical Activity Tests
| Результат, баллы | Интерпретация |
|---|---|
| 10–12 | Нет старческой астении |
| 8–9 | Преастения |
| ≤ 7 | Старческая астения |
Динамометрия
Динамометрия поводится с помощью электронного или механического динамометра.
Методика проведения динамометрии
Динамометр берут в руку циферблатом внутрь. Руку отводят от туловища до получения с ним прямого угла. Вторую руку отпускают вниз вдоль туловища. С максимальной силой сжимают динамометр в течение 3–5 с. Для получения более точных результатов рекомендуется проводить троекратное измерение силы пожатия на правой и левой руке. Время отдыха между подходами — не менее 30 с. Для оценки результатов можно использовать средне или максимальное значение силы пожатия сильнейшей руки.
Таблица П9. Критерии низкой силы пожатия в зависимости от пола и индекса массы тела
Table П9. Criteria for low grip strength by gender and body mass index
| Пол | Индекс массы тела, кг/м² | Сила пожатия, кг |
|---|---|---|
| Мужчины | ≤ 24 | ≤ 29 |
| 24,1–26,0 | ≤ 30 | |
| 26,1–28,0 | ≤ 30 | |
| > 28 | ≤ 32 | |
| Женщины | ≤ 23 | ≤ 17 |
| 23,1–26,0 | ≤ 17,3 | |
| 26,1–29,0 | ≤ 18 | |
| > 29 | ≤ 21 |
Таблица П10. Индекс сердечно-сосудистого риска (индекс Lee)
Table П10. Cardiovascular risk index (Lee index)
| Параметр | Баллы |
|---|---|
| Хирургическое вмешательство высокого риска (аневризма брюшного отдела аорты, периферические сосудистые операции, торакотомия, большие абдоминальные операции) | 1 |
| Ишемическая болезнь сердца (инфаркт миокарда в анамнезе, положительный стресс-тест в анамнезе, текущие жалобы на стенокардию, терапия нитратами, зубец Q на электрокардиограмме) | 1 |
| Застойная сердечная недостаточность (анамнез застойной сердечной недостаточности, отек легкого в анамнезе, ночная одышка, влажные хрипы и ритм галопа, усиленный легочный рисунок на рентгенограмме) | 1 |
| Цереброваскулярные заболевания (инсульт или транзиторная ишемическая атака в анамнезе) | 1 |
| Инсулин-зависимый сахарный диабет | 1 |
| Креатинин сыворотки более 177 мкмоль/л | 1 |
Отсутствие факторов риска согласно индексу Lee независимо от возраста свидетельствует о низком риске периоперационных неблагоприятных сердечно-сосудистых инцидентов при внесердечных операциях. Сумма баллов 1 и более означает наличие высокого риска кардиальных осложнений.
Таблица П11. Шкала оценки риска послеоперационной дыхательной недостаточности
Table П11. Postoperative Respiratory Failure Risk Rating Scale
| Факторы риска | Баллы |
|---|---|
| Связанные с состоянием пациента | |
| Предоперационная сатурация кислорода в крови | |
| > 96 % | 0 |
| 91–95 % | 7 |
| ≤ 90 % | 10 |
| Симптомы респираторного заболевания (по крайней мере, один) | 10 |
| Застойная сердечная недостаточность по классификации NYHA | |
| Нет | 0 |
| I класс | 3 |
| ≥ II класс | 8 |
| Хроническое заболевание печени | 7 |
| Экстренная операция | 12 |
| Локализация | |
| Периферические операции | 0 |
| Лапароскопические/торакоскопические операции | 3 |
| Лапаротомия | 7 |
| Торакотомия | 12 |
| Длительность | |
| ≤ 2 ч | 0 |
| 2–3 ч | 5 |
| > 3 ч | 10 |
| NYHA — New-York Heart Association. При результате < 12 баллов риск развития дыхательной недостаточности низкий (1,1 %), 12–22 балла — средний (4,6 %), ≥ 23 баллов — высокий (18,8 %). |
|
Таблица П12. Шкала оценки болевого синдрома BPS
Table П12. BPS Pain Rating Scale
| Параметры | Баллы | ||
|---|---|---|---|
| 0 | 1 | 2 | |
| Лицо | Мышцы лица расслаблены | Мимические мышцы напряжены, хмурый взгляд | Сжатые челюсти, гримаса боли |
| Беспокойство | Пациент расслаблен, движения нормальные | Нечастые беспокойные движения, смена положения тела | Частые беспокойные движения, включая голову, постоянные смены положения тела |
| Мышечный тонус | Нормальный мышечный тонус | Повышенный тонус, сгибание пальцев рук и ног | Мышечная ригидность |
| Речь | Никаких посторонних звуков | Редкие стоны, крики, хныканье и ворчание | Частые или постоянные стоны, крики, хныканье и ворчание |
| Контактность, управляемость | Спокоен, охотно сотрудничает | Возможно успокоить словами, выполняет предписания персонала | Трудно успокоить словами, негативное отношение к персоналу, не выполняет предписания |
| Слабая боль — 1–4 балла; умеренная боль — 5–6 баллов; сильная боль — 7–10 баллов. | |||
Таблица П13. Тест САМ-ICU для скрининга делирия
Table П13. CAM-ICU test for screening for delirium
| Этап | Вопросы теста | Комментарии |
|---|---|---|
| 1 | Острота и волнообразность изменений психического статуса: Имеются ли изменения психического статуса относительно исходного уровня? ИЛИ Отмечались ли волнообразные изменения психического статуса в течение последних 24 ч? |
Если на оба вопроса ответ «нет» → ДЕЛИРИЯ НЕТ. Если на один из вопросов ответ «Да» → этап 2 |
| 2 | Нарушение внимания: «Сжимайте мою руку каждый раз, когда я скажу букву «А». Прочитайте следующую последовательность букв: «Л-А-М-П-А А-Л-А-Д-Д-И-Н-А». ОШИБКИ: Не сжимает на букве «А» и сжимает на другие буквы |
Если 0–2 ошибки → ДЕЛИРИЯ НЕТ. Если ≥ 2 ошибок → этап 3 |
| 3 | Изменения уровня сознания: Уровень сознания на текущий момент (по RASS*) |
Если RASS отличен от 0 → ДЕЛИРИЙ ЕСТЬ. Если RASS = 0 → этап 4 |
| 4 | Дезорганизованное мышление: 1. Камень будет держаться на воде? 2. Рыба живет в море? 3. Один килограмм весит больше двух? 4. Молотком можно забить гвоздь? Команда: «Покажите столько же пальцев» (покажите 2 пальца). «Теперь сделайте то же другой рукой» (не демонстрируйте) ИЛИ «Добавьте еще один палец» (если пациент не может двигать обеими руками) |
Если ≥ 2 ошибок → ДЕЛИРИЙ ЕСТЬ. Если 0–1 ошибка → ДЕЛИРИЯ НЕТ |
| Заключение: ДЕЛИРИЙ / делирия нет | ||
| * The Richmond Agitation-Sedation Scale (RASS): + 4 — ВОИНСТВЕННЫЙ: воинственный, агрессивный, опасен для окружающих (срочно сообщить врачу об этих явлениях). + 3 — ОЧЕНЬ ВОЗБУЖДЕН: агрессивен, пытается вырвать трубки, капельницу или катетер (сообщить врачу). + 2 — ВОЗБУЖДЕН: частые бесцельные движения, сопротивление процедурам. + 1 — НЕСПОКОЕН: тревожен, неагрессивные движения. 0 — СПОКОЕН И ВНИМАТЕЛЕН. −1 — СОНЛИВ: невнимателен, сонлив, но реагирует всегда на звук голоса. −2 — ЛЕГКАЯ СЕДАЦИЯ: просыпается на короткое время на звук голоса. −3 — СРЕДНЯЯ СЕДАЦИЯ: движение или открытие глаз на звук голоса, но зрительный контакт отсутствует. |
||
